–Ъ–Є–ї–µ–≤–Є–і–љ–∞—П –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є–Ю–≥–ї–∞–≤–ї–µ–љ–Є–µ –Ъ–Є–ї–µ–≤–Є–і–љ–∞—П –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –≤ –±–Њ–ї—М—И–Є–љ—Б—В–≤–µ —Б–ї—Г—З–∞–µ–≤ —П–≤–ї—П¬≠–µ—В—Б—П —Б–ї–µ–і—Б—В–≤–Є–µ–Љ –≤—А–Њ–ґ–і–µ–љ–љ–Њ–≥–Њ –њ–Њ—А–Њ–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П —А–µ–±–µ—А –Є –≥—А—Г–і–Є–љ—Л. –Э–µ–Ї–Њ—В–Њ¬≠—А—Л–µ –∞–≤—В–Њ—А—Л —Б—З–Є—В–∞—О—В, —З—В–Њ –≥—А—Г–і–Є–љ–љ–∞—П —З–∞—Б—В—М –і–Є–∞—Д—А–∞–≥–Љ—Л –≤—Б–ї–µ–і—Б—В–≤–Є–µ –њ–Њ—А–Њ–Ї–∞ —А–∞–Ј–≤–Є—В–Є—П —А–µ–Ј–Ї–Њ –Є—Б—В–Њ–љ—З–µ–љ–∞, –±–µ–і–љ–∞ –Љ—Л—И–µ—З–љ—Л–Љ–Є –≤–Њ–ї–Њ–Ї–љ–∞–Љ–Є, –Є–љ–Њ–≥–і–∞ –њ—А–µ—В–µ—А–њ–µ¬≠–≤–∞–µ—В –ґ–Є—А–Њ–≤–Њ–µ –њ–µ—А–µ—А–Њ–ґ–і–µ–љ–Є–µ, –≤ —В–Њ –≤—А–µ–Љ—П –Ї–∞–Ї –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –≥–Є–њ–µ—А—В—А–Њ—Д–Є—А–Њ–≤–∞–љ¬≠–љ–∞—П —А–µ–±–µ—А–љ–∞—П —З–∞—Б—В—М –µ–µ, –≤—Л–Ј—Л–≤–∞—П –Ј–∞–њ–∞–і–µ–љ–Є–µ —А–µ–±–µ—А, —В–µ–Љ —Б–∞–Љ—Л–Љ –≤—Л—В–∞–ї–Ї–Є–≤–∞–µ—В –≥—А—Г–і–Є–љ—Г –≤–њ–µ—А–µ–і. –Т –љ–µ–Ї–Њ—В–Њ—А—Л—Е —Б–ї—Г—З–∞—П—Е –њ—А–Њ—Б–ї–µ–ґ–µ–љ–∞ –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–∞—П –њ–µ—А–µ–і–∞¬≠—З–∞ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є (Lester, 1957). –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞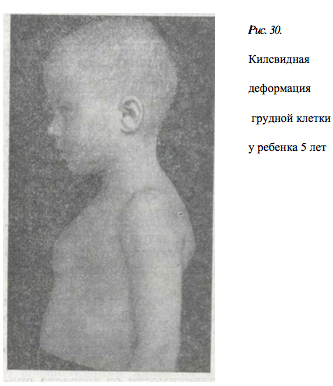 –Ф–µ—Д–Њ—А–Љ–∞—Ж–Є—П –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –Њ–±—Л—З–љ–Њ —Б—В–∞–љ–Њ–≤–Є—В—Б—П –Ј–∞–Љ–µ—В–љ–Њ–є –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П. –Т—Л—Б—В—Г–њ–∞—О—Й–∞—П –≤–њ–µ—А–µ–і –≥—А—Г–і–Є–љ–∞ –Є –Ј–∞–њ–∞¬≠–і–∞—О—Й–Є–µ –њ–Њ –µ–µ –Ї—А–∞—П–Љ —А–µ–±—А–∞ (—З–∞—Й–µ —Б IV –љ–Њ VIII) –њ—А–Є–і–∞—О—В –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–µ —Е–∞—А–∞–Ї—В–µ—А–љ—Г—О –Ї–Є–ї–µ–≤–Є–љ–і–љ—Г—О —Д–Њ—А–Љ—Г (—А–Є—Б. 30). –Ф—Г–≥–Њ–Њ–±—А–∞–Ј–љ–Њ–µ –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є–µ –≥—А—Г–і–Є–љ—Л –Љ–Њ–ґ–µ—В –±—Л—В—М —В–Њ –±–Њ–ї–µ–µ –Њ—Б—В—А—Л–Љ, —В–Њ –њ–Њ–Ї–∞—В—Л–Љ. –•–Њ—А–Њ—И–Њ –≤–Є–і–µ–љ –≤—Л¬≠—Б—В—Г–њ–∞—О—Й–Є–є —Б–њ–µ—А–µ–і–Є –Љ–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В—А–Њ—Б—В–Њ–Ї. –Ъ—А–∞—П —А–µ–±–µ—А–љ—Л—Е –і—Г–≥ –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –њ—А–Є–њ–Њ–і–љ—П—В—Л. –Ч–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–≤–µ–ї–Є—З–µ–љ –њ–µ—А–µ–і–љ–µ-–Ј–∞–і–љ–Є–є —А–∞–Ј–Љ–µ—А –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В¬≠–Ї–Є, –Ї–Њ—В–Њ—А—Л–є –њ—А–Є –≤–і–Њ—Е–µ –Ј–∞–Љ–µ—В–љ–Њ –љ–µ –Є–Ј–Љ–µ–љ—П–µ—В—Б—П. –£ –і–µ—В–µ–є –і–Њ—И–Ї–Њ–ї—М–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –Ј–∞–њ–∞–і–µ–љ–Є–µ –њ—А–Є –≤–і–Њ—Е–µ –≤—В—П–љ—Г—В—Л—Е —З–∞—Б—В–µ–є —А–µ–±–µ—А. –Ш–Ј–Љ–µ–љ–µ¬≠–љ–Є—П –Њ—Б–∞–љ–Ї–Є –љ–∞–±–ї—О–і–∞—О—В—Б—П –љ–µ—З–∞—Б—В–Њ. –Т –њ–µ—А–≤—Л–µ –≥–Њ–і—Л –ґ–Є–Ј–љ–Є –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П –Љ–∞–ї–Њ –±–µ—Б–њ–Њ–Ї–Њ–Є—В —А–µ–±–µ–љ–Ї–∞. –£–≤–µ–ї–Є—З–Є–≤–∞—П—Б—М —Б —А–Њ—Б—В–Њ–Љ —А–µ–±–µ–љ–Ї–∞, –Њ–љ–∞ —Б—В–∞–љ–Њ–≤–Є—В—Б—П –Ї–Њ—Б–Љ–µ—В–Є—З–µ—Б–Ї–Є–Љ –љ–µ–і–Њ—Б—В–∞—В–Ї–Њ–Љ. –Э–∞—А—Г—И–µ–љ–Є—П —Б–Њ —Б—В–Њ—А–Њ–љ—Л —Б–µ—А–і—Ж–∞ –Є –ї–µ–≥–Ї–Є—Е –≤—Б—В—А–µ—З–∞—О—В—Б—П —А–µ–і–Ї–Њ –Є –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ —Г –і–µ—В–µ–є —Б—В–∞—А—И–µ–≥–Њ (12вАФ14 –ї–µ—В) –≤–Њ–Ј—А–∞—Б—В–∞. –Ю–±—Л—З–љ–Њ –Њ–љ–Є –њ—А–µ–і—К—П–≤–ї—П—О—В –ґ–∞–ї–Њ–±—Л –љ–∞ –±—Л—Б—В—А—Г—О —Г—В–Њ–Љ–ї—П–µ–Љ–Њ—Б—В—М, –њ–Њ—П–≤–ї–µ–љ–Є–µ –Њ–і—Л—И–Ї–Є –Є —Б–µ—А–і—Ж–µ–±–Є–µ–љ–Є–µ –њ—А–Є —Д–Є–Ј–Є—З–µ—Б–Ї–Є—Е —Г—Б–Є–ї–Є—П—Е (–±–µ–≥, –Є–≥—А—Л –Є —В. –і.). –Ф–µ—Д–Њ—А–Љ–∞—Ж–Є—П –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –Њ–±—Л—З–љ–Њ —Б—В–∞–љ–Њ–≤–Є—В—Б—П –Ј–∞–Љ–µ—В–љ–Њ–є –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П. –Т—Л—Б—В—Г–њ–∞—О—Й–∞—П –≤–њ–µ—А–µ–і –≥—А—Г–і–Є–љ–∞ –Є –Ј–∞–њ–∞¬≠–і–∞—О—Й–Є–µ –њ–Њ –µ–µ –Ї—А–∞—П–Љ —А–µ–±—А–∞ (—З–∞—Й–µ —Б IV –љ–Њ VIII) –њ—А–Є–і–∞—О—В –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–µ —Е–∞—А–∞–Ї—В–µ—А–љ—Г—О –Ї–Є–ї–µ–≤–Є–љ–і–љ—Г—О —Д–Њ—А–Љ—Г (—А–Є—Б. 30). –Ф—Г–≥–Њ–Њ–±—А–∞–Ј–љ–Њ–µ –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є–µ –≥—А—Г–і–Є–љ—Л –Љ–Њ–ґ–µ—В –±—Л—В—М —В–Њ –±–Њ–ї–µ–µ –Њ—Б—В—А—Л–Љ, —В–Њ –њ–Њ–Ї–∞—В—Л–Љ. –•–Њ—А–Њ—И–Њ –≤–Є–і–µ–љ –≤—Л¬≠—Б—В—Г–њ–∞—О—Й–Є–є —Б–њ–µ—А–µ–і–Є –Љ–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В—А–Њ—Б—В–Њ–Ї. –Ъ—А–∞—П —А–µ–±–µ—А–љ—Л—Е –і—Г–≥ –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ –њ—А–Є–њ–Њ–і–љ—П—В—Л. –Ч–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–≤–µ–ї–Є—З–µ–љ –њ–µ—А–µ–і–љ–µ-–Ј–∞–і–љ–Є–є —А–∞–Ј–Љ–µ—А –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В¬≠–Ї–Є, –Ї–Њ—В–Њ—А—Л–є –њ—А–Є –≤–і–Њ—Е–µ –Ј–∞–Љ–µ—В–љ–Њ –љ–µ –Є–Ј–Љ–µ–љ—П–µ—В—Б—П. –£ –і–µ—В–µ–є –і–Њ—И–Ї–Њ–ї—М–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –Ј–∞–њ–∞–і–µ–љ–Є–µ –њ—А–Є –≤–і–Њ—Е–µ –≤—В—П–љ—Г—В—Л—Е —З–∞—Б—В–µ–є —А–µ–±–µ—А. –Ш–Ј–Љ–µ–љ–µ¬≠–љ–Є—П –Њ—Б–∞–љ–Ї–Є –љ–∞–±–ї—О–і–∞—О—В—Б—П –љ–µ—З–∞—Б—В–Њ. –Т –њ–µ—А–≤—Л–µ –≥–Њ–і—Л –ґ–Є–Ј–љ–Є –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П –Љ–∞–ї–Њ –±–µ—Б–њ–Њ–Ї–Њ–Є—В —А–µ–±–µ–љ–Ї–∞. –£–≤–µ–ї–Є—З–Є–≤–∞—П—Б—М —Б —А–Њ—Б—В–Њ–Љ —А–µ–±–µ–љ–Ї–∞, –Њ–љ–∞ —Б—В–∞–љ–Њ–≤–Є—В—Б—П –Ї–Њ—Б–Љ–µ—В–Є—З–µ—Б–Ї–Є–Љ –љ–µ–і–Њ—Б—В–∞—В–Ї–Њ–Љ. –Э–∞—А—Г—И–µ–љ–Є—П —Б–Њ —Б—В–Њ—А–Њ–љ—Л —Б–µ—А–і—Ж–∞ –Є –ї–µ–≥–Ї–Є—Е –≤—Б—В—А–µ—З–∞—О—В—Б—П —А–µ–і–Ї–Њ –Є –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ —Г –і–µ—В–µ–є —Б—В–∞—А—И–µ–≥–Њ (12вАФ14 –ї–µ—В) –≤–Њ–Ј—А–∞—Б—В–∞. –Ю–±—Л—З–љ–Њ –Њ–љ–Є –њ—А–µ–і—К—П–≤–ї—П—О—В –ґ–∞–ї–Њ–±—Л –љ–∞ –±—Л—Б—В—А—Г—О —Г—В–Њ–Љ–ї—П–µ–Љ–Њ—Б—В—М, –њ–Њ—П–≤–ї–µ–љ–Є–µ –Њ–і—Л—И–Ї–Є –Є —Б–µ—А–і—Ж–µ–±–Є–µ–љ–Є–µ –њ—А–Є —Д–Є–Ј–Є—З–µ—Б–Ї–Є—Е —Г—Б–Є–ї–Є—П—Е (–±–µ–≥, –Є–≥—А—Л –Є —В. –і.).
–†–µ–Ј–Ї–Є—Е —Б—В–µ–њ–µ–љ–µ–є, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, —Н—В–Є –Є–Ј–Љ–µ¬≠–љ–µ–љ–Є—П –љ–µ –і–Њ—Б—В–Є–≥–∞—О—В. –†–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є –Њ—В–Љ–µ—З–∞–µ—В—Б—П —А–µ–Ј–Ї–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ —А–µ—В—А–Њ—Б—В–µ—А–љ–∞–ї—М–љ–Њ–≥–Њ –њ—А–Њ—Б—В—А–∞–љ—Б—В–≤–∞. –°–µ—А–і—Ж–µ —З–∞—Б—В–Њ –Є–Љ–µ¬≠–µ—В –Ї–∞–њ–µ–ї—М–љ—Г—О —Д–Њ—А–Љ—Г. –Я–љ–µ–≤–Љ–∞—В–Є–Ј–∞—Ж–Є—П –ї–µ–≥¬≠–Ї–Є—Е –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —Г—Б–Є–ї–µ–љ–∞. –Т –±–Њ–Ї–Њ–≤–Њ–є –њ—А–Њ–µ–Ї¬≠—Ж–Є–Є –≥—А—Г–і–Є–љ–∞ —Е–Њ—А–Њ—И–Њ –њ—А–Њ—Б–ї–µ–ґ–Є–≤–∞–µ—В—Б—П –љ–∞ –≤—Б–µ–Љ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є –Є –њ—А–µ–і—Б—В–∞–≤–ї–µ–љ–∞ –≤ –≤–Є–і–µ –Њ—В–і–µ–ї—М–љ—Л—Е —З–µ—В–Ї–Њ –Њ—В–≥—А–∞–љ–Є—З–µ–љ–љ—Л—Е —Б–µ–≥–Љ–µ–љ¬≠—В–Њ–≤.
–•–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ–Я–Њ–Ї–∞–Ј–∞–љ–Є–µ–Љ –Ї –Њ–њ–µ—А–∞—Ж–Є–Є —П–≤–ї—П–µ—В—Б—П –љ–∞–ї–Є—З–Є–µ –Ї–Є–ї–µ–≤–Є–і–љ–Њ–є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ –Ї–Њ—Б–Љ–µ—В–Є—З–µ¬≠—Б–Ї–Є–Љ –љ–µ–і–Њ—Б—В–∞—В–Ї–Њ–Љ –Є–ї–Є –љ–∞—А—Г—И–µ–љ–Є–µ–Љ —Д—Г–љ–Ї¬≠—Ж–Є–Є –Њ—А–≥–∞–љ–Њ–≤ –≥—А—Г–і–љ–Њ–є –њ–Њ–ї–Њ—Б—В–Є. –Ю–њ–µ—А–∞—Ж–Є—О –њ—А–Њ–Є–Ј–≤–Њ–і—П—В –≤ –≤–Њ–Ј—А–∞—Б—В–∞ 5вАФ6 –ї–µ—В. –Я—А–µ–і–Њ–њ–µ¬≠—А–∞—Ж–Є–Њ–љ–љ–∞—П –њ–Њ–і–≥–Њ—В–Њ–≤–Ї–∞ –≤–Ї–ї—О—З–∞–µ—В –Њ–±—Й–µ—Е–Є¬≠—А—Г—А–≥–Є—З–µ—Б–Ї–Є–µ –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П –Є –Ї—Г—А—Б –ї–µ—З–µ–±–љ–Њ–є –≥–Є–Љ–љ–∞—Б—В–Є–Ї–Є.
–Ч–∞–њ–Є—Б–∞—В—М—Б—П –Њ–љ–ї–∞–є–љ
–Ґ–µ—Е–љ–Є–Ї–∞ –Њ–њ–µ—А–∞—Ж–Є–Є –њ–Њ –С–∞–Є—А–Њ–≤—Г –Є –Ь–∞—А—И–µ–≤—Г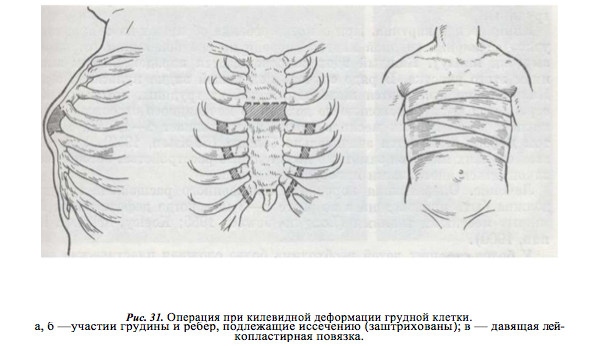 –Я–Њ–њ–µ—А–µ—З–љ—Л–є –≤–Њ–ї–љ–Њ–Њ–±—А–∞–Ј–љ—Л–є —А–∞–Ј—А–µ–Ј 10вАФ15 —Б–Љ –њ—А–Њ–≤–Њ–і—П—В –љ–∞–і —Б—А–µ–і–љ–Є–Љ –Њ—В–і–µ–ї–Њ–Љ –і–µ—Д–Њ—А–Љ–∞¬≠—Ж–Є–Є. –Ь–Њ–±–Є–ї–Є–Ј—Г—О—В –Ї–Њ–ґ—Г –Є –њ–Њ–і–Ї–Њ–ґ–љ—Г—О –Ї–ї–µ—В—З–∞—В–Ї—Г –≤ –Њ–±–µ —Б—В–Њ—А–Њ–љ—Л –Њ—В —А–∞–Ј—А–µ–Ј–∞, —И–Є—А–Њ–Ї–Њ –Њ—Б–≤–Њ–±–Њ–ґ–і–∞—П –Ї–Є–ї–µ–≤–Є–і–љ–Њ –≤—Л—Б—В—Г–њ–∞—О—Й–Є–є –Њ—В–і–µ–ї —А–µ–±–µ—А –Є –≥—А—Г–і–Є–љ—Л. –Ю—В¬≠—Б–µ–Ї–∞—О—В –Љ–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В—А–Њ—Б—В–Њ–Ї –Є —З–∞—Б—В–Є—З–љ–Њ –њ—А—П–Љ—Л–µ –Љ—Л—И—Ж—Л –ґ–Є–≤–Њ—В–∞, –Њ—В—В—П–≥–Є¬≠–≤–∞—П –Є—Е –Ї–љ–Є–Ј—Г. –Ч–∞ –≥—А—Г–і–Є–љ—Г –≤–≤–Њ–і—П—В 10вАФ20 –Љ–ї 0,25% —А–∞—Б—В–≤–Њ—А–∞ –љ–Њ–≤–Њ–Ї–∞–Є–љ–∞ –Є –Њ—В—Б–ї–∞–Є–≤–∞—О—В –њ–ї–µ–≤—А–∞–ї—М–љ—Л–µ –ї–Є—Б—В–Ї–Є –Є –њ–µ—А–Є–Ї–∞—А–і –Њ—В –≤–љ—Г—В—А–µ–љ–љ–µ–є –≥—А—Г–і–Є–љ—Л –Є —А–µ–±–µ—А. –Ч–∞—В–µ–Љ –њ–Њ–і–љ–∞–і—Е—А—П—Й–Є—З–љ–Њ (–њ–Њ–і–љ–∞–і–Ї–Њ—Б—В–љ–Є—З–љ–Њ) —Б –Њ–±–µ–Є—Е —Б—В–Њ—А–Њ–љ –Є—Б—Б–µ–Ї–∞—О—В —А–µ–±—А–∞ (1 вАФ 1,5 —Б–Љ) —Г –≤–µ—А—И–Є–љ—Л –Ј–∞–њ–∞–і–µ–љ–Є—П. –Ш–Ј–±—Л—В–Њ—З–љ—Г—О —З–∞—Б—В—М –љ–∞–і—Е—А—П—Й–љ–Є—Ж—Л (–љ–∞–і–Ї–Њ—Б—В–љ–Є—Ж—Л) —Г–і–∞–ї—П—О—В. –Я–Њ–і –Ї–Њ–љ—В—А–Њ–ї–µ–Љ –њ–∞–ї—М—Ж–∞ –≥—А—Г–і–Є–љ—Г —А–µ–Ј–µ—Ж–Є—А—Г—О—В –њ–∞ –≤–µ—А—И–Є–љ–µ –Ї–Є–ї–µ–≤–Є–і–љ–Њ–≥–Њ –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є—П –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є 1,5вАФ2 —Б–Љ (—А–Є—Б. 31). –Я–µ—А–µ—Б–µ—З–µ–љ–љ—Л–µ –≥—А—Г–і–Є–љ—Г –Є —А–µ–±—А–∞ —Б—И–Є–≤–∞—О—В –Њ—В–і–µ–ї—М–љ—Л–Љ–Є –Ї–∞–њ—А–Њ–љ–Њ–≤—Л–Љ–Є —И–≤–∞–Љ–Є, —А–∞–љ—Г –њ–Њ—Б–ї–Њ–є–љ–Њ —Г—И–Є–≤–∞—О—В. –Э–∞–Ї–ї–∞–і—Л–≤–∞—О—В –і–∞–≤—П—Й—Г—О –ї–µ–є–Ї–Њ–њ–ї–∞—Б—В—Л—А–љ—Г—О –њ–Њ–≤—П–Ј–Ї—Г. –Я–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –њ—А–Њ–≤–Њ–і—П—В —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є. –Я—А–Є –љ–∞–ї–Є—З–Є–Є –њ–љ–µ–≤–Љ–Њ—В–Њ—А–∞–Ї—Б–∞ –њ–Њ–ї–Њ—Б—В—М –њ–ї–µ–≤—А—Л –њ—Г–љ–Ї—В–Є—А—Г¬≠—О—В –Є –Њ—В—Б–∞—Б—Л–≤–∞—О—В –≤–Њ–Ј–і—Г—Е. –Я–Њ–њ–µ—А–µ—З–љ—Л–є –≤–Њ–ї–љ–Њ–Њ–±—А–∞–Ј–љ—Л–є —А–∞–Ј—А–µ–Ј 10вАФ15 —Б–Љ –њ—А–Њ–≤–Њ–і—П—В –љ–∞–і —Б—А–µ–і–љ–Є–Љ –Њ—В–і–µ–ї–Њ–Љ –і–µ—Д–Њ—А–Љ–∞¬≠—Ж–Є–Є. –Ь–Њ–±–Є–ї–Є–Ј—Г—О—В –Ї–Њ–ґ—Г –Є –њ–Њ–і–Ї–Њ–ґ–љ—Г—О –Ї–ї–µ—В—З–∞—В–Ї—Г –≤ –Њ–±–µ —Б—В–Њ—А–Њ–љ—Л –Њ—В —А–∞–Ј—А–µ–Ј–∞, —И–Є—А–Њ–Ї–Њ –Њ—Б–≤–Њ–±–Њ–ґ–і–∞—П –Ї–Є–ї–µ–≤–Є–і–љ–Њ –≤—Л—Б—В—Г–њ–∞—О—Й–Є–є –Њ—В–і–µ–ї —А–µ–±–µ—А –Є –≥—А—Г–і–Є–љ—Л. –Ю—В¬≠—Б–µ–Ї–∞—О—В –Љ–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В—А–Њ—Б—В–Њ–Ї –Є —З–∞—Б—В–Є—З–љ–Њ –њ—А—П–Љ—Л–µ –Љ—Л—И—Ж—Л –ґ–Є–≤–Њ—В–∞, –Њ—В—В—П–≥–Є¬≠–≤–∞—П –Є—Е –Ї–љ–Є–Ј—Г. –Ч–∞ –≥—А—Г–і–Є–љ—Г –≤–≤–Њ–і—П—В 10вАФ20 –Љ–ї 0,25% —А–∞—Б—В–≤–Њ—А–∞ –љ–Њ–≤–Њ–Ї–∞–Є–љ–∞ –Є –Њ—В—Б–ї–∞–Є–≤–∞—О—В –њ–ї–µ–≤—А–∞–ї—М–љ—Л–µ –ї–Є—Б—В–Ї–Є –Є –њ–µ—А–Є–Ї–∞—А–і –Њ—В –≤–љ—Г—В—А–µ–љ–љ–µ–є –≥—А—Г–і–Є–љ—Л –Є —А–µ–±–µ—А. –Ч–∞—В–µ–Љ –њ–Њ–і–љ–∞–і—Е—А—П—Й–Є—З–љ–Њ (–њ–Њ–і–љ–∞–і–Ї–Њ—Б—В–љ–Є—З–љ–Њ) —Б –Њ–±–µ–Є—Е —Б—В–Њ—А–Њ–љ –Є—Б—Б–µ–Ї–∞—О—В —А–µ–±—А–∞ (1 вАФ 1,5 —Б–Љ) —Г –≤–µ—А—И–Є–љ—Л –Ј–∞–њ–∞–і–µ–љ–Є—П. –Ш–Ј–±—Л—В–Њ—З–љ—Г—О —З–∞—Б—В—М –љ–∞–і—Е—А—П—Й–љ–Є—Ж—Л (–љ–∞–і–Ї–Њ—Б—В–љ–Є—Ж—Л) —Г–і–∞–ї—П—О—В. –Я–Њ–і –Ї–Њ–љ—В—А–Њ–ї–µ–Љ –њ–∞–ї—М—Ж–∞ –≥—А—Г–і–Є–љ—Г —А–µ–Ј–µ—Ж–Є—А—Г—О—В –њ–∞ –≤–µ—А—И–Є–љ–µ –Ї–Є–ї–µ–≤–Є–і–љ–Њ–≥–Њ –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є—П –љ–∞ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є 1,5вАФ2 —Б–Љ (—А–Є—Б. 31). –Я–µ—А–µ—Б–µ—З–µ–љ–љ—Л–µ –≥—А—Г–і–Є–љ—Г –Є —А–µ–±—А–∞ —Б—И–Є–≤–∞—О—В –Њ—В–і–µ–ї—М–љ—Л–Љ–Є –Ї–∞–њ—А–Њ–љ–Њ–≤—Л–Љ–Є —И–≤–∞–Љ–Є, —А–∞–љ—Г –њ–Њ—Б–ї–Њ–є–љ–Њ —Г—И–Є–≤–∞—О—В. –Э–∞–Ї–ї–∞–і—Л–≤–∞—О—В –і–∞–≤—П—Й—Г—О –ї–µ–є–Ї–Њ–њ–ї–∞—Б—В—Л—А–љ—Г—О –њ–Њ–≤—П–Ј–Ї—Г. –Я–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –њ—А–Њ–≤–Њ–і—П—В —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є. –Я—А–Є –љ–∞–ї–Є—З–Є–Є –њ–љ–µ–≤–Љ–Њ—В–Њ—А–∞–Ї—Б–∞ –њ–Њ–ї–Њ—Б—В—М –њ–ї–µ–≤—А—Л –њ—Г–љ–Ї—В–Є—А—Г¬≠—О—В –Є –Њ—В—Б–∞—Б—Л–≤–∞—О—В –≤–Њ–Ј–і—Г—Е.
–Я–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ–Т –њ–µ—А–≤—Л–µ –і–љ–Є –њ–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –њ—А–Њ–≤–Њ–і—П—В –ї–µ—З–µ–±–љ—Л–µ –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П, –њ—А–Є–≤–µ–і–µ–љ–љ—Л–µ –≤—Л—И–µ (—Б–Љ. –Ю–њ–µ—А–∞—В–Є–≤–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–Є). –®–≤—Л —Б–љ–Є–Љ–∞—О—В –љ–∞ 10вАФ12-–є –і–µ–љ—М. –Ф–∞–≤—П—Й—Г—О –ї–µ–є–Ї–Њ–њ–ї–∞—Б—В—Л—А–љ—Г—О –њ–Њ–≤—П–Ј–Ї—Г –Њ—Б—В–∞–≤–ї—П—О—В —Г –і–µ—В–µ–є 5вАФ8 –ї–µ—В –љ–∞ 14вАФ17 –і–љ–µ–є, –∞ —Г –±–Њ–ї–µ–µ —Б—В–∞—А—И–Є—ЕвАФ–љ–∞ 24 –і–љ—П. –Э–µ–Ї–Њ—В–Њ—А—Л–µ –±–Њ–ї—М–љ—Л–µ –њ—А–Є –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ–Њ–Љ —В–µ¬≠—З–µ–љ–Є–Є –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–≥–Њ –њ–µ—А–Є–Њ–і–∞ –њ–Њ—Б–ї–µ —Б–љ—П—В–Є—П –Ї–Њ–ґ–љ—Л—Е —И–≤–Њ–≤ –Љ–Њ–≥—Г—В –±—Л—В—М –≤—Л–њ–Є—Б–∞–љ—Л –љ–∞ –∞–Љ–±—Г–ї–∞—В–Њ—А–љ–Њ–µ –ї–µ—З–µ–љ–Є–µ.–Ш—Б—В–Њ—З–љ–Є–Ї: –Р–Ї–∞–і–µ–Љ–Є—П –Ь–µ–і–Є—Ж–Є–љ—Б–Ї–Є—Е –Э–∞—Г–Ї –°–°–°–† –њ–Њ–і —А–µ–і–∞–Ї—Ж–Є–µ–є –∞–Ї–∞–і–µ–Љ–Є–Ї–∞ –Т.–Ш. –°—В—А—Г—З–Ї–Њ–≤–∞ –Є –њ—А–Њ—Д–µ—Б—Б–Њ—А–∞ –Р.–У. –Я—Г–≥–∞—З–µ–≤–∞. –Ь–Њ—Б–Ї–≤–∞, 1975 –≥–Њ–і–Э–∞–Ј–∞–і –≤ —А–∞–Ј–і–µ–ї –Ч–∞–њ–Є—Б–∞—В—М—Б—П –Ї —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В—Г |












